«Рак» — диагноз, который никто не хочет услышать, но который врачи ежедневно сообщают своим пациентам. Этот недуг успешно лечится и шансы на выздоровление значительно возрастают, если опухоль обнаружили на ранней стадии. Существует 3 основных метода лечения онкологических заболеваний. Это — хирургическое и химиотерапевтическое лечение, а также лучевая терапия. Пациенту не непременно назначают все три, но могут назначить, например, лучевую терапию, чтоб уменьшить размер опухоли, после чего — операцию, чтоб полностью удалить новообразования.
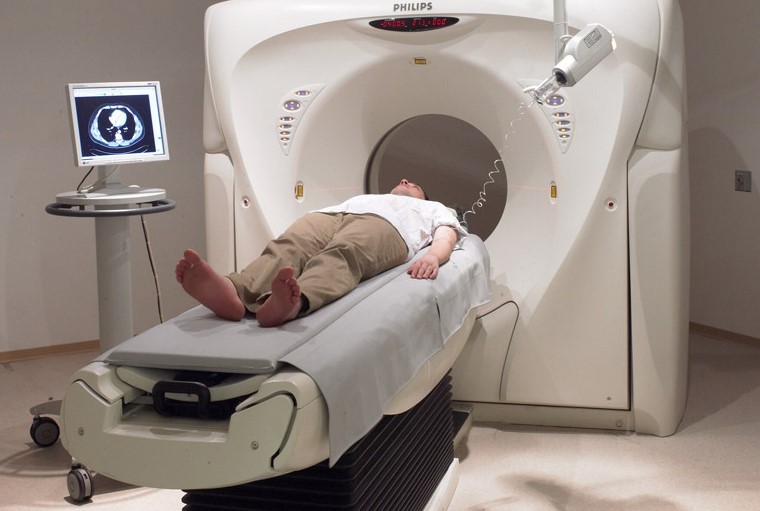
Суть лучевой терапии заключается в контролируемом воздействии ионизирующего излучения непосредственно на ДНК клетки опухоли, теряет возможность делиться и «умирает». Есть две разновидности лучевой терапии — дистанционная (когда воздействие на опухоль происходит извне) и брахитерапии (когда это влияние идет изнутри). К дистанционному принадлежат все гамма-терапевтические установки, линейные ускорители, протонная терапия, кибер и т.д. Брахитерапия чаще всего применяется при гинекологических онкозаболеваниях, опухолях кожи, грудной и предстательной железы — в тело пациента вживляют специальные аппликаторы, по которым поступает радиоактивный источник. Лучевая терапия — очень эффективна в лечении опухолей мозга.
Дистанционную лучевую терапию можно условно разделить на три группы:
- Устаревшую (2D, которая выполняется на старых гамматерапевтических установках, которые имеют в своем составе радиоактивный источник кобальт 60). Это оборудование имеет очень простой принцип действия — физический источник, спрятанный в отдельном экранированном месте, выдвигается и проводит облучения. К сожалению, в Украине до сих пор повсеместно употребляют гамматерапевтические установки, хотя они НЕ соответствуют современным рекомендациям проведения качественной лучевой терапии. Такое оборудование можно использовать для паллиативной помощи, например, если надо снять болевой синдром или облучить конечности.
- Промежуточную (3D-конформную, к которым относятся более или менее современные линейные ускорители, которые довольно широко использовались в Европе и Америке в 1980-1990-х гг.). Главное их отличие от кобальтовых машин — отсутствие отдельного физического источника облучения. Благодаря этому удалось повысить мощность дозы, появилась возможность регулировать эту мощность и более широко применять коллиматорное — устройство, вмонтированное в линейный ускоритель, которое позволяет врачу формировать фигурное поле, необходимое для облучения опухоли. Таким образом оборудование для проведения лучевой терапии все меньше и меньше озаряло здоровые клетки пациента — это стало возможным благодаря современному коллиматору и отказе от кобальтового источника.
- Современное, которая заключается прежде всего в системах позиционирования пациента (IGRT). В линейный ускоритель удалось встроить КТ, и теперь врачи мы не просто лечат пациента, не просто видят поверхность опухоли, а могут непосредственно мониторить новообразования и лечить его с учетом движений пациента, погрешности или еще чего-то. Например, пациент начал лучевую терапию с наполненным мочевым пузырем. Во время следующего сеанса он уже сходил в туалет, мочевой пузырь у него спал и предстательная железа или прямая кишка сместились, а мы их видели, когда мочевой пузырь был наполнен.
Лучевая терапия — это не один визит, а 10-30. Конечно, состояние пациента может меняться. Существует такая система как Tracking (к сожалению, она не очень распространена в нашей стране, потому что является достаточно дорогой), когда в новообразования вживляют метки и по ним можно контролировать пучок облучения.
IMRT — это система подвода дозы, благодаря которой можно изменять интенсивность дозы во время лечения. Например, если пациент высокий, имеет лишний вес, расстояние до новообразования у него будет где-то больше, где-то меньше, а благодаря упомянутой системе мы можем контролировать плавность перехода дозы.
VMAT / RapidArc — это наиболее современная на сегодня система лучевой терапии, которая позволяет не только использовать IMRT, но и уменьшить продолжительность лечения (то есть пребывания пациента на столе под линейным ускорителем) до пяти минут. За эти пять минут пациент получит полную дозу, которая ему необходима.
HD коллиматоры — это устройства, которые могут формировать более точный пучок облучения, так как имеют более тонкие лепестки. Поэтому и нагрузки на критические органы намного меньше. Очень часто такие коллиматоры используются в нейроонкологии — лечении опухолей головного и спинного мозга, и в детской онкологии.
Кибернож
Отдельно остановимся на киберноже. Что это такое? Многие пациенты считают кибернож едва ли не панацеей и что им можно лечить практически любую злокачественную опухоль.
— Фактически это — линейный ускоритель, который смонтировали на роботизированную руку и который таким образом получил большую степень свободы. Это оборудование позволяет проводить очень точные сеансы радиохирургии, например, при небольших образованиях головного или спинного мозга или предстательной железы, когда нужно облучить не весь орган, а только очень малую его часть в радикальных дозах за малое количество сеансов. Кибернож имеет очень хорошие системы визуализации и четко «понимает», где располагается новообразования, но не стоит лечить на киберножом всю онкологию. Это очень большая ошибка. Это оборудование является эффективным только в отдельных случаях для отдельных пациентов. То, что кибернож имеет очень много преимуществ, не означает, что на нем можно лечить, например, руку. Да, это возможно, но, во-первых, зачем, а во-вторых, качество такого лечения будет намного хуже, чем лечение на линейных ускорителях.
Подбор пациентов и новообразований, которые подходят именно для киберножа, — довольно деликатное дело, и важно четко понимать, что можно лечить на этом оборудовании, чтобы получить хороший результат, а чего лечить не стоит.
Протонная терапия
Протонная терапия — это — разновидность дистанционной лучевой терапии, но вместо фотонов используют протоны, которые производятся циклотроном (установкой-ускорителем).
Когда надо пролечить какое-то новообразование, протон доходит до этого новообразования, и все, дальше он уже не «летит» (не доходит до здорового органа), в отличие от фотона, который не может перестать двигаться дальше, то есть у него еще происходит замедленное движение. Одна из задач лучевого терапевта и медицинского физика — провести облучение фотонами таким образом, чтобы минимизировать их дальнейшее влияние. Протон сам «понимает», где располагается новообразование, доходит до него и исчезает. Доза выбора в своем взаимодействии со здоровыми тканями. Это явление называется «пик Брэгга».
Протонная терапия — перспективный вид лечения, который очень часто используется в детской онкологии и в лечении опухолей центральной нервной системы, но он имеет один «минус» — очень высокую стоимость. Может стоить 30-70 тысяч евро и более.
Протонные центры бывают разными, однако обычно состоят из нескольких комнат. Сделать протон — это затратно, поэтому выгоднее одновременно лечить 2-4 пациентов. В Украине, к сожалению, протонного центра нет.
Чем радиохирургия отличается от радиотерапии
— Радиохирургия — это облучение маленького объема новообразования в максимальной полной суммарной очаговой дозе за 3-5 сеансов.
Радиохирургию можно выполнить на трех устройствах:
linac based — это радиохирургия выполняется непосредственно на линейных ускорителях, но надо четко понимать, что не на всех, а на специальных моделях, которые создавались именно для проведения радиохирургии. Не все линейные ускорители могут безопасно пролечить пациента по радикальной программе в радикальных дозах за малое количество фракций. Вот почему надо очень внимательно отнестись к выбору такого оборудования.
КиберНож, который очень хорошо подходит для выполнения этой задачи.
Гамманож. Это система, в которой для облучения головы использовалось очень много маленьких источников кобальта, которые открываются согласно плану лечения в конкретной области, где есть новообразования, и ее озаряет.
Главная цель лучевой терапии — безопасно подвести дозу до мишени облучения (опухоли). Эффективность лучевой терапии как метода лечения напрямую зависит от ее качества. Качественная лучевая терапия — это когда врач четко знает, где располагается новообразование, может четко проконтролировать дозу, которая действует непосредственно на это новообразование и может нивелировать смещение (или пациента, то новообразования). Важные составляющие качественной лучевой терапии — возможность линейного ускорителя отслеживать дыхания (например, при облучении легких, поскольку легкие — подвижный орган, а пациент, разумеется, не может не дышать в процессе лечения), верификация плана лечения, дозиметрия и вообще слаженная работа сотрудников отделения лучевой терапии. Важно отметить, что безопасность пациента — превыше всего.